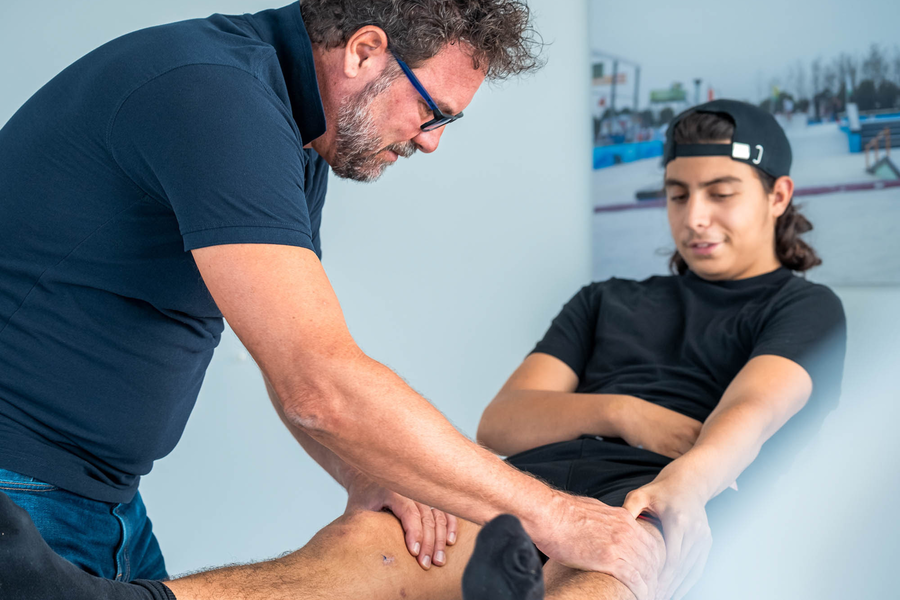
Dr Benjamin Tschopp
Spécialiste FMH en chirurgie orthopédique et traumatologie générale, formation approfondi en orthopédie et traumatologie pédiatrique
Spécialités
Chirurgie orthopédique et traumatologique pédiatrique générale
Prise en charge chirurgicale ou conservatrice des lésions méniscales, ligamentaires et cartilagineuses du genou de l’enfant et l’adolescent
Traumatologie générale pédiatrique, conservateur ou chirurgical
Traitement des défauts d’axe mécanique des membres
Professionnel reconnu dans le domaine de la chirurgie orthopédique et traumatologique pédiatrique, le Dr Benjamin Tschopp est diplômé de l’Université de Lausanne, où il a également obtenu un doctorat en médecine (MD). Après un parcours de formation entre le CHUV (Centre Hospitalier Universitaire Vaudois) et l’Hôpital du Valais, il obtient le titre FMH de spécialiste en chirurgie orthopédique et traumatologie.
Très tôt, il oriente sa carrière vers l’orthopédie pédiatrique, rejoignant le Service de Chirurgie de l’Enfant et de l’Adolescent du CHUV, où il exerce en tant que Chef de Clinique. Dans ce cadre, il développe une collaboration étroite avec le Centre SportAdo, afin d’offrir aux jeunes patients une prise en charge personnalisée et multidisciplinaire, alliant expertise médicale et suivi sportif.
Son champ d’expertise couvre notamment les lésions du genou (ménisque, ligaments, cartilage) ainsi que les défauts d’axe mécanique, qu’ils nécessitent ou non une intervention chirurgicale. L’objectif du Dr Tschopp est clair : sécuriser le retour au sport et optimiser la récupération fonctionnelle des jeunes athlètes, tout en privilégiant une approche individualisée.
Dans une volonté constante de perfectionnement, il effectue un fellowship aux Cliniques Universitaires Saint-Luc à Bruxelles, sous la direction du Professeur Pierre-Louis Docquier. Cette collaboration perdure sous forme d’échanges réguliers.
Actif au sein de plusieurs sociétés professionnelles, il est membre de l’EPOS (European Paediatric Orthopaedic Society), pour laquelle il a validé la certification EPOS BAT trilogie et qu’il représente dans le groupe d’experts EPOS Sport Study Group aux côtés du Dr Stéphane Tercier. Il est également membre de la SwissPOS (Société suisse d’orthopédie pédiatrique), de SwissOrthopaedics et de la Fondation AO.
En 2025, le Dr Benjamin Tschopp rejoint l’équipe de GO2, premier centre dédié à la chirurgie, à la médecine du sport et des arts, où il met son expertise au service des jeunes sportifs et artistes, dans une approche novatrice, pluridisciplinaire et centrée sur l’individu.
Médecin engagé, il associe chirurgie de haute précision, suivi médical personnalisé et collaboration interdisciplinaire pour accompagner ses jeunes patients vers la santé, la performance et l’épanouissement.
Langues parlées : français, anglais, allemand.
 L'EHC en bref
chevron_right
chevron_left L'EHC en bref
L'EHC en bref
chevron_right
chevron_left L'EHC en bref Prestations
chevron_right
chevron_left Prestations
Prestations
chevron_right
chevron_left Prestations Établissements
chevron_right
chevron_left Établissements
Établissements
chevron_right
chevron_left Établissements









































 Contacts
Contacts